Аппарат сузуки при переломах пальцев схема
Обновлено: 06.07.2024
Переломы трубчатых костей кисти (переломы пястных костей и фаланг пальцев)
Перелом кости – это полное или частичное нарушение целостности кости, которое является следствием воздействия нагрузки, превышающей прочность кости. Переломы пястных костей и фаланг пальцев кисти являются наиболее частыми переломами верхней конечности. Существует множество типов переломов пястных костей и фаланг пальцев и еще больше их сочетаний.
Рис.1. Различные переломы трубчатых костей кисти
Симптомы:
Самым главным симптомом при любом переломе костей является боль. Боль носит острый характер, усиливается при попытке движений. Нарастает отек травмированной области. Движения в суставах, наиболее близких к месту травмы становятся резко ограниченными или невозможными. При переломах со смещением наблюдается видимая невооруженным взглядом деформация в области перелома.
Диагностика
Чаще всего для постановки диагноза достаточно тщательного изучения характера травмы и осмотра пациента. Золотым стандартом при в диагностике переломов является рентгенограмма по которой определяется тип перелома, наличие и степень смещения отломков. В некоторых случаях для уточнения диагноза, определения дальнейшей тактики лечения требуется проведение дополнительных исследований, таких как компьютерная томография, магнитно-резонансная томография.
Рис.2. Рентгенограмма пациента с множественными переломами пястных костей
Рис.3. Рентгенограмма пациента с переломом основной фаланги 4 пальца
Лечение
Большинство переломов пястных костей и фаланг пальцев могут быть вылечены без операции. Некоторые переломы все-таки требуют оперативного лечения. Выбор тактики лечения зависит от множества факторов, таких как локализация перелома (внутрисуставной или нет), типа перелома (косой, спиральный, поперечный, оскольчатый), наличия и типа деформации (угловая, ротационная, укорочение), характера перелома (открытый или закрытый), есть ли сопутствующие повреждения костей и мягких тканей и степени стабильности перелома. Так же должны учитываться индивидуальные особенности пациента (возраст, уровень активности, наличие сопутствующей системной патологии и т.п.).
Консервативное лечение:
Перелом без смещения отломков (трещина).
Если перелом без смещения отломков, то есть по типу трещины и относится к стабильным переломам, то накладывается жесткая повязка из гипса или пластика на 3-6 недель для фиксации ближайших к перелому суставов на срок заживления кости. Обязательно проведение контрольных рентгенограмм на сроке 7-10 суток после травмы для контроля правильного положения отломков. Важно, чтобы повязка не ограничивала движений здоровых пальцев и локтевого сустава. После сращения кости назначается курс реабилитационного лечения, который включает в себя лечебную физкультуру, парафинотерапию, физиотерапевтические процедуры и массаж.
Перелом со смещением отломков:
Любой перелом со смещением отломков должен быть отрепонирован – то есть смещение должно быть устранено.
Закрытая репозиция отломков одна из наиболее часто выполняемых процедур в травматологических пунктах и приемных отделениях больниц. Выполняется она чаще всего под местной анестезией – укол анестетика делается в место перелома. Иногда применяется другие виды анестезии. Врач-травматолог выполняет маневр, в результате которого кости встают на место, накладывается жесткая повязка из гипса или пластика. После чего выполняется контрольная рентгенограмма. Если контрольная рентгенограмма подтверждает, что смещение устранено и нет показаний к хирургическому вмешательству (внутрисуставной перелом, раздробление кости и др.), то лечение можно продолжить в жесткой повязке сроком на 6-8 недель. Обязательно проведение контрольных рентгенограмм на сроке 7-10 суток после травмы для контроля правильного положения отломков. Важно, чтобы повязка не ограничивала движений здоровых пальцев и локтевого сустава. После сращения кости назначается курс реабилитационного лечения, который включает в себя лечебную физкультуру, парафинотерапию, физиотерапевтические процедуры и массаж.
Хирургическое лечение
В случае если консервативное лечение оказалось не эффективным (на контрольных рентгенограммах сохраняется смещение отломков) или если тип перелома требует фиксации оперативным путем (нестабильный перелом, косой, внутрисуставной и т.д.), то это является показанием к хирургическому вмешательству.
Цель хирургического вмешательства – анатомическое восстановление целостности кости, что необходимо для полного восстановления функции кисти и конечности в целом. Это выполняется путем удержания отломков в правильном положении в течение всего срока сращения кости с помощью различных металлоконструкций.
Типы операций при переломах пястных костей и фаланг пальцев.
Существует несколько видов операций при переломах костей кисти. Выбор тактики хирургического лечения лежит на хирурге и зависит от типа перелома, от запросов и потребностей пациента. Окончательное решение принимается после обсуждения с пациентом.
Закрытая операция:
Закрытая репозиция отломков и фиксация спицами (под анестезией, выполняется репозиция костей и их фиксация с помощью специальных спиц из медицинского металла. Операция проводится под флюороскопическим контролем (портативный рентген-аппарат находится в операционной и позволяет выполнить рентгенографию во время операции и удостовериться в правильном положении костей и металлоконструкции). После операции накладывается жесткая повязка из гипса или пластика на срок сращения кости. Металлические спицы удаляются после сращения перелома и назначается реабилитационное лечение, которое включает в себя лечебную физкультуру, парафинотерапию, физиотерапевтические процедуры, массаж.
Другой вид закрытой операции – наложение дистракционного миниаппарата (по типу Илизарова). Аппарат накладывается на область перелома и растягивает отломки в противоположных направлениях, что приводит к натяжению мягких тканей и репозиции отломков. Натяжение сохраняют на протяжении всего срока заживления перелома. Тип анестезии выбирается исходя их локализации и типа перелома, чаще всего это местная анестезия. Операция проводится под флюороскопическим контролем (портативный рентген-аппарат находится в операционной и позволяет выполнить рентгенографию во время операции и удостовериться в правильном положении костей и металлоконструкции). После сращения кости аппарат удаляется и назначается реабилитационное лечение, которое включает в себя лечебную физкультуру, парафинотерапию, физиотерапевтические процедуры, массаж.
Открытая операция:
В месте перелома выполняется разрез кожи и отломки сопоставляются под контролем зрения. Фиксируются отломки спицами, металлической пластиной или винтами. Операция проводится под флюороскопическим контролем (портативный рентген-аппарат находится в операционной и позволяет выполнить рентгенографию во время операции и удостовериться в правильном положении костей и металлоконструкции). Чаще всего выполняется под проводниковой анестезией (блокада плечевого сплетения). После операции накладывается жесткая повязка из гипса, пластика либо снимаемый ортез. Спицы удаляются после сращения перелома, а внутренние фиксаторы (пластина или винты), если не доставляют дискомфорта, то остаются пожизненно. Если использовался стабильный остеосинтез (пластина или винты), то реабилитацию можно начинать уже через несколько дней после операции и сроки восстановления значительно сокращаются.
Рис.4-5. Рентгенограммы пациента с переломом 3 пястной кости до и после фиксации пластиной и винтами
Травма разгибателя пальца (mallet finger)
Индивидуальный ортез из термопластика Orfit
Идеально сидит на пальце, даёт необходимое переразгибание, оставляет все остальные суставы подвижными. Работает даже через 2 месяца после травмы!
Почувствуйте разницу:
стандартные решения
решение handclinic.pro


У кого чаще бывает повреждение разгибателя?
Как правило, подобная травмы связана с нагрузкой на пальцы, с которой сталкиваются спортсмены или рабочие. Каких-либо данных по характерному полу или возрасту мне найти не удалось. Нередки случаи, когда даже незначительная нагрузка приводит к отрыву сухожилья, например, палец может зацепиться за карман или можно неудачно задеть край стола.
Симптомы отрыва сухожилья от дистальной фаланги
Обычно травма разгибателя не сопровождается сильной болью. Иногда люди замечают отсутствие активного разгибания только через некоторое время.
Вот так выглядит повисший кончик пальца, благодаря ассоциации с молотком в англоязычной литературе он называется mallet finger – молоточкообразный палец.
Палец можно разогнуть с помощью внешней силы вполне безболезненно, но сам он этого сделать не может, цепляется за все и доставляет неудобство. Возможен отек и болезненность на тыле дистального межфалангового сустава.
Диагностика травмы пальца
Если нет сильной боли, а есть комфортный пассивный объем движений, я ограничиваюсь осмотром. В случае выраженного отека и болей при движении или невозможности пассивно разогнуть палец, все же стоит сделать рентгенограммы для исключения отрывного перелома.
Принципиальными являются размеры костного фрагмента и наличие подвывиха дистальной фаланги в ладонную сторону.
Лечение разрыва разгибателя
Согласно рекомендациям американской ассоциации кистевых хирургов, большинство подобных травм может лечиться консервативно, т.е. без операции. Предложено множество различных фиксаторов для лечения, главная цель которых – удержать кончик пальца в положении максимального разгибания или даже переразгибания в течение длительного времени. Для свежих повреждений (до 1 недели) этот срок составляет 6 недель, тогда как менее расторопным пациентам придется носить фиксатор 2 месяца.
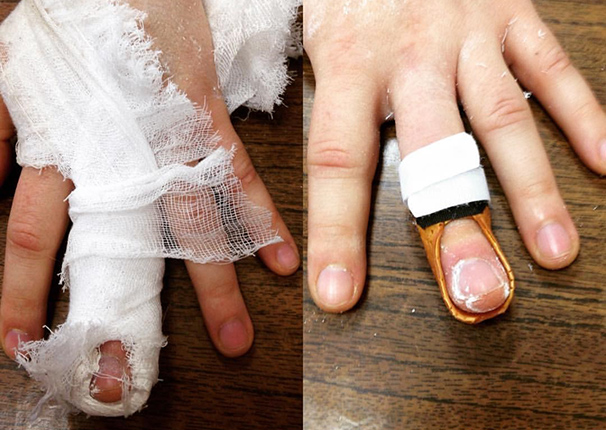
Я делаю вот такой, на мой взгляд, очень удобный и функциональный фиксатор из низкотемпературного пластика.
Ортопеды старой школы будут критиковать такой дизайн ортеза, потому что раньше считалось необходимым фиксировать проксимальный межфаланговый сустав в положении сгибания. На современном этапе развития кистевой хирургии мы имеет доказательства, что это надо делать только в случае формирования так называемой «лебединой шеи», т.е. переразгибания в проксимальном межфаланговом суставе, что случается крайне редко.
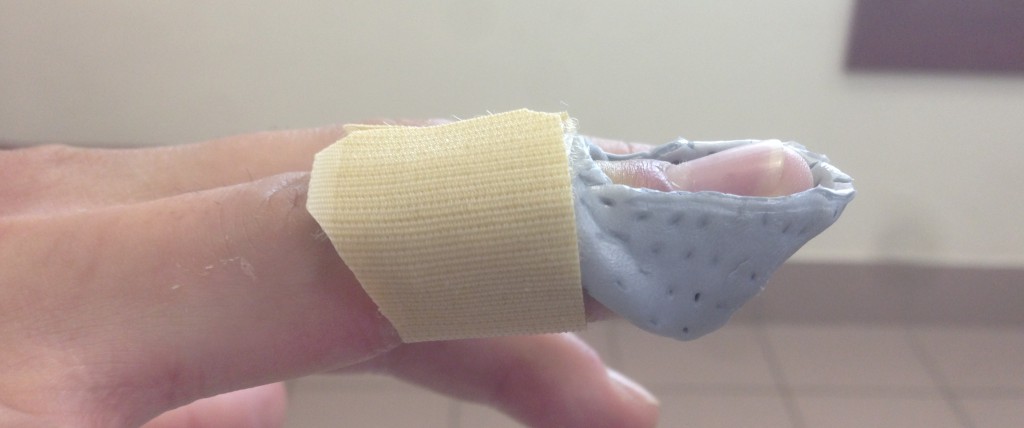
Вот пример консервативного лечения, начатого на сроке 1 месяц после травмы.
Конечно, сразу после снятия фиксатора палец выглядит несколько экстравагантно, однако он прямой, и с этим никто не поспорит. Без сомнений следы от ортеза пройдут в течение дня.
Когда нужна операция при отрыве разгибателя?
Несмотря на тот факт, что даже отложенное на месяцы консервативное лечение дает хорошие результаты, иногда все же делают операции при подобной травме.
Показания следующие:
- Отрыв костного фрагмента величиной более 30% ширины суставной поверхности.
- Подвывих дистальной фаланги в ладонную сторону.
- Отсутствие надежды у пациента на хороший результат консервативного лечения (неудачный опыт, недостаточная убедительность врача, нежелание носить фиксатор в течение длительного времени).
- Давность травмы более 3 месяцев, хотя Medscape дает и полгода.
В чем заключается операция?
При операции оторванное сухожилье подшивают к дистальной фаланге с помощью специального якоря (анкера), если есть перелом, костный фрагмент фиксируют с помощь спицы или винта. Как правило, после операции роль наружного фиксатора играет проведенная через сустав спица.
После лечения самое главное при разрабатывании не использовать вторую руку. Кончик пальца согнется сам, сгибатели сильнее разгибателей, не надо ему помогать.
Аппарат сузуки при переломах пальцев схема
ГУ Институт ортопедии и травматологии НАМН Украины
01054, Украина, г. Киев,
ул. Воровского, 27.
Контакты травматолога-ортопеда:
+38 067 963 2785 Моб.
+38 044 000 0000 Telephone:
+38 044 000 0000 FAX:
-->
Новые страницы:
-
2016.02.05 Необходимость фиксации малоберцовой кости при переломах костей голени 2015.07.02 Мультфильм ортопеды Киева, Украина 2014.10.29 Лечение вывиха грудинного конца ключицы 2014.10.29 Лечение вывиха акромиального конца ключицы 2014.10.29 Лечение переломов латерального конца ключицы 2014.10.29 Интрамедуллярный остеосинтез переломов ключицы 2014.10.29 Лечение переломов диафиза ключицы 2014.10.29 Лечение переломов ключицы и вывихов в прилежащих суставах 2014.10.29 Послеоперационное лечение переломов лопатки 2014.10.29 Хирургические доступы при лечении переломов лопатки
Лечение переломов фаланг пальцев
Главная » Направления работы » Переломы верхних конечностей » Лечение переломов фаланг пальцев
При переломах основной фаланги без смещения осуществляют иммобилизацию пальца гипсовой или алюминиевой шиной при сгибании основной фаланги на 45—50°, средней — на 60°, ногтевой—до 15° в течение 3 нед. Затем назначают лечебную гимнастику с применением средств физиотерапии.
Трудоспособность восстанавливается через 4 нед.
При переломах основной фаланги со смещением под местной анестезией осуществляют закрытое сопоставление отломков путем вытяжения по оси, давления на сместившийся фрагмент с ладонной поверхности и сгибания основной фаланги до прямого угла. Иммобилизацию пальца осуществляют гипсовой или металлической шиной в указанном выше положении в течение 3—4 нед.
Трудоспособность восстанавливается через 5—6 нед.
Если закрытым путем сопоставить фрагменты не удалось, прибегают к открытой репозиции и остеосинтезу спицей. Спину можно проводить трансартикулярно и оставлять накожно. Внешнюю иммобилизацию осуществляют гипсовой или металлической шиной в течение 4 нед. Спицу извлекают в этот же срок.
Трудоспособность восстанавливается через 5—6 лед.
При открытых переломах основной фаланги операцию хирургической обработки необходимо закончить репозицией отломков и остеосинтезом.
При переломах средней фаланги лечение проводят, как и при переломе основной фаланги. Необходимо помнить, что характер смещения зависит от уровня перелома относительно к месту прикрепления поверхностного сгибателя пальца. Если плоскость излома про- ходит дистальнее места прикрепления сухожилия, то центральный отломок будет отклоняться в ладонную сторону и между фрагментами образуется угол, открытый к тылу. Поэтому при иммобилизации пальца в I межфаланговом суставе устанавливают сгибание в 45°, а ногтевую фалангу сгибают под прямым углом. Если плоскость перелома проходит проксимальнее места прикрепления поверхностного сгибателя пальца, то центральный отломок под действием разгибателя находится в положении экстензии, а дистальный фрагмент сгибается и образуется угол, открытый в ладонную сторону. Иммобилизацию после репозиции такого перелома осуществляют при небольшом сгибании (20°) в межфаланговых суставах. Продолжительность иммобилизации при переломах средней фаланги — 3 нед. Трудоспособность восстанавливается через 4—5 нед. Оперативную стабилизацию отломков при повреждении средней фаланги осуществляют при неудаче закрытой репозиции, а также при открытых переломах.
При переломах ногтевой фаланги осуществляют иммобилизацию пальца липким пластырем или на палец накладывают циркулярную гипсовую повязку в среднефизиологическом положении фаланг. Гипсовая повязка позволяет рано приступить к работе — до прекращения иммобилизации. Продолжительность иммобилизации — 10— 15 дней. Трудоспособность восстанавливается через 3 нед. Внутрисуставные переломы фаланг являются серьезными в прогностическом отношении повреждениями.
При переломах без смещения осуществляют иммобилизацию в функционально удобном положении в течение 2 нед с последующей лечебной гимнастикой.
При переломах со смещением краевых фрагментов осуществляют репозицию натяжением капсулы сустава, а если сопоставление не удается — последнюю проводят открыто. Продолжительность иммобилизации - 15—20 дней.
Лечебную гимнастику можно начинать через 3 нед, особое внимание уделив в период иммобилизации движениям в смежных суставах. При многооскольчатых внутрисуставных переломах с нарушением конгруэнтности суставных поверхностей иммобилизацию необходимо осуществлять в среднефизиологическом положении фаланги, так как исходом такого перелома может быть анкилоз или тугоподвижность в суставе.
Консультации по вопросу: Лечение переломов фаланг пальцев
Проводит врач травматолог-ортопед:

Ставинский Юрий Алексеевич
к.м.н., врач высшей категории.
+38 (067) 963 27 85
Звоните прямо сейчас!
Дни консультаций: по-телефону понедельник - пятница с 9 до 18.
Возможна предварительная запись по телефону на расширенную консультацию в Поликлинике отдела повреждений опорно-двигательного аппарата и проблем остеосинтеза ГУ Институт ортопедии и травматологии НАМН Украины, по адресу: 01054, Украина, г. Киев, ул. Воровского, 27, 3 этаж, кабинет 307.
Лечение переломов лучевой кости
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами

При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия - раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Аппарат сузуки при переломах пальцев схема
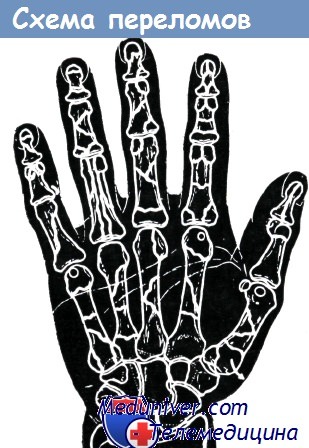
На основании анализа 2147 случаев закрытых переломов Е. В. Усольцева установила, что множественные переломы пальцев встречаются в 29,3% случаев. Переломы пальцев левой кисти более часты, чем правой. Повреждения указательного пальца составляют 30%, они являются наиболее частыми. Затем следует средний (22,9%), затем большой палец (19,1%), мизинец (18,3%) и, наконец, безымянный палец (13,7%).
Частота переломов концевой фаланги 47%, основной - 31,2%, средней — 8,6%, а частота переломов пястных костей 13,2%. Виды переломов костей кисти представлены на рисунке.
Правила лечения переломов костей кисти такие же, как при любых других переломах, то есть репозиция, иммобилизация и функциональная терапия. Тонкая структура кисти весьма неблагоприятно реагирует на изменения, связанные с повреждениями и иммобилизацией, а также на остаточные костные деформации. Укорочения, перекручивания, смещения, остающиеся после сращения переломов, нарушают не только функцию поврежденного пальца, но всей кисти в целом.
При репозиции и иммобилизации кисти следует принимать во внимание, что соответственно оси кисти движется лишь средний палец, а остальные пальцы при сгибании направлены к ладьевидной кости.
Необходимо принимать во внимание, что способность регенерации костей кисти различна и зависит от локализации перелома. Эпифизы губчатого строения срастаются быстрее (3—5 недель), чем плохо васкуляризированные диафизы кортикального строения (10—14 недель). На схеме Моберга показаны сроки иммобилизации, необходимые для сращения отломков (Особенно бросается в глаза большой срок сращения диафиза II фаланги.
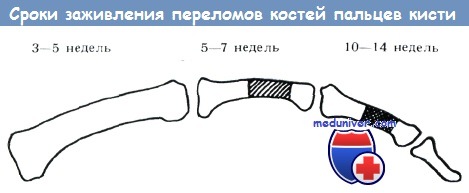
При продолжительной иммобилизации необходимым условием является фиксация конечности в функционально выгодном положении и создание возможности для движений неповрежденных отделов кисти. Иначе функциональное состояние кисти во время лечения ухудшается.
Переломы концевых фаланг обычно заживают без осложнений. Если имеет место перелом участка (раланги, на которой располагается ноготь, то для иммобилизации следует наложить алюминиевую или гипсовую шину на ладонную поверхность двух дистальных фаланг. Эти переломы часто сопровождаются подногтевои гематомой, которая чрезвычайно болезненна и легко нагнаивается. Поэтому гематому следует удалить путем просверления ногтя или поднятия небольшого его участка. Трепанацию следует проводить в асептических условиях.
Ногтевой отросток, как правило, претерпевает переломы в связи с открытыми повреждениями. Он вместе с ногтем и участком мякоти пальца вывихивается в сторону ладони. Репозиция кости, ногтя и мякоти пальца производится одновременно. Ноготь фиксируется одним или двумя швами, — это является наилучшим шинированием для сломанного участка фаланги.
Оскольчатые переломы тела и основания концевой фаланги часто фиксируются тонкой костной спицей Киршнера, без шинирования, так как только таким способом обеспечиваются достаточная фиксация сломанной кости и наиболее короткий срок иммобилизации.
alt="переломы фаланг пальцев кисти" />
alt="Переломы фаланг пальцев кисти" />
При ротационном смещении линии ногтевых пластинок располагаются непараллельно по сравнению с ногтевыми пластинками пальцев неповрежденной руки
На средних и основных фалангах различаются: трещины, эпифизеолиз и полные переломы.
Локализация перелома может быть:
а) на головке,
б) на диафизе и
в) на основании.
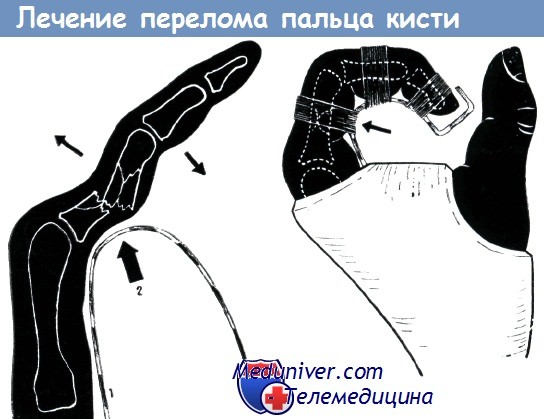
Алюминиевая шина (1), применяемая при лечении переломов основной фаланги консервативным методом по Изелену, предварительно шина моделируется по соответствующему пальцу здоровой кисти.
Верхушка изгиба шины должна соответствовать месту перелома (2), так как репозиция осуществляется при фиксации пальца на шине. Основной сустав сгибается до 120°, средний — до 90°.
Ось концевой фаланги должна идти параллельно пястной кости
а) Переломы головок могут иметь формы поперечного «Y» или «V». Внутрисуставной перелом одного или обоих мыщелков, как правило, имитирует вывих. При наличии многооскольчатых переломов может возникать необходимость резекции с последующей артропластикой.
б) Линия перелома диафиза может быть поперечной, косой, продолговатой и множественной. При переломе средней фаланги ввиду смещения отломков образуется угол, открытый к тылу и очень редко в ладонную сторону (в случае локализации линии перелома проксимально от прикрепления сухожилия поверхностного сгибателя). При переломе основной фаланги образуется угол, открытый также к тылу, так как дорзальный апоневроз, ввиду действия общего разгибателя пальцев червеобразных и межкостных мышц, напрягается.
Репозиция переломов диафиза не представляет трудностей, тем не менее удержание отломков в репонированном положении не легко, особенно при наличии поперечных переломов.
в) Переломы основания средних и основных фаланг могут иметь формы поперечного «Y» или «V» или же могут быть зубчатыми.
При лечении переломов средних и основных фаланг следует помнить о том, что удовлетворительная фиксация пальцев не может быть осуществлена без иммобилизации лучезапястного сустава. Для этого на кисть, включая и лучепястный сустав, накладывается гипсовая перчатка без пальцев, обеспечивающая функционально выгодное положение. К гипсовой перчатке дистально от основной фаланги присоединяется ладонная изогнутая проволочная шина для сломанного пальца или пальцев. После репозиции палец фиксируется на шине при помощи липкого пластыря. Если это не оказывается достаточным, то следует прибегать к липкопластырному вытяжению.
Вытяжение не должно продолжаться более трех недель. После снятия его для предупреждения смещения отломков накладывается лишь защитная шина. При методе Буннелла применяется чрезмякотное, а по Мобергу — чрезкостное вытяжение. Мы считаем эти два метода неправильными. Вытяжение при помощи резинового жгута трудно регулировать, иногда оно чрезмерно сильное, а в других случаях легко ослабляется. При этом способе необходим постоянный рентгеновский контроль. Метод опасен возможностью возникновения инфекции и некроза кожи. Тяга, оказываемая на палец при лечении вытяжением, служит не для репозиции отломков, а только для фиксации репонированных ручным способом костей.
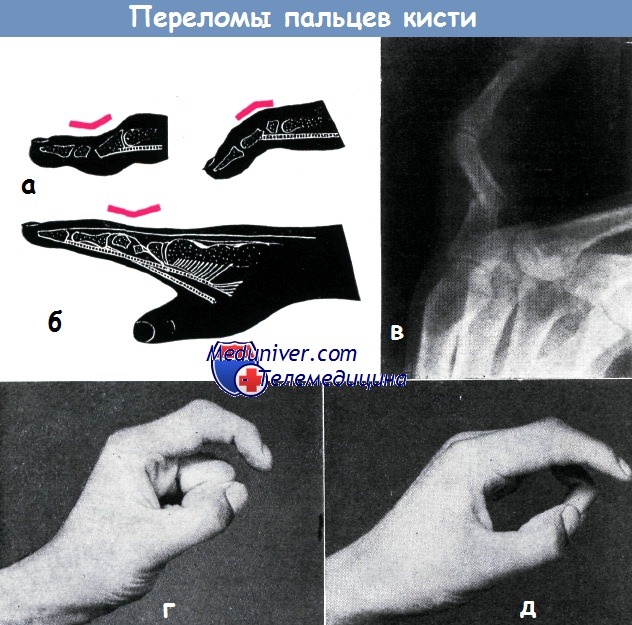
а - схема смещений отломков, наступающих при переломах средней фаланги
б - схема смещений отломков, наступающих при переломах основной фаланги
в - смещение отломков под углом в средней трети основной фаланги указательного пальца, возникшее вследствие недостаточно продолжительной иммобилизации. Отломки образуют угол в 45°, открытый к тылу. Перелом десятинедельной давности, однако образование мозоли выражено слабо
г - перелом основной фаланги, отломки срослись под углом, открытым к тылу, вследствие недостаточной иммобилизации. Произведено: остеотомия и внутрикостная фиксация с помощью спицы Киршнера, после чего ось основной фаланги выравнена
Если фиксация не достигается путем наложения липкопластырной повязки или вытяжением, то мы прибегаем к способу чрез- или внутрикостной фиксации при помощи спиц Киршнера, но ни в коем случае не считаем допустимым применение чрезмякотного вытяжения. Чрезкостная проволочная фиксация имеет свои преимущества даже при наличии открытых переломов. Мы сочетали ее с введением антибиотиков, в результате чего ни разу не наблюдали инфекционных осложнений. Верден предлагает применение околокостной фиксации при помощи спицы. После ручной репонации тонкая спица Киршнера вводится между сухожилием разгибателя и кортикальным слоем кости, что препятствует смещению отломков под углом или в сторону.
По нашему личному опыту, при наличии поперечных переломов подобная «внутренняя» шина не является достаточной, так как она не препятствует ротации дистального отломка фаланги. Для иммобилизации таких переломов следует применять перекрестные спицы (И. Бёлер, Штрели).
Чрезвычайно важно, чтобы сращение переломов средних и основных фаланг произошло без остаточных деформаций, так как любая костная деформация нарушает функцию сухожилий пальцев. Кроме того, влагалища сухожилий сгибателей проходят в ладонной борозде этих костей и любая мозоль или неровность препятствует скольжению сгибателей. При наличии оскольчатых, а тем более внутрисуставных переломов надежда на полное восстановление без ограничения движения является весьма слабой.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аппарат для наружной фиксации пястных костей и фаланг пальцев кисти
Устройство относится к области медицины, в частности, к травматологии и хирургии кисти, когда при различных ситуациях требуется фиксация или остеосинтез трубчатой кости. При этом силу каких-либо обстоятельств хирург в качестве фиксации предпочитает наружную фиксацию, или не имеет возможности или оборудования для погружного остеосинтеза. Техническим результатом является облегчение конструкции моноплоскостного АВФ при сохранении жесткости, достаточной для фиксации короткой трубчатой кости; уменьшение вероятности смещения и минимизация неудобств в использовании устройства, как для пациента, так и для хирурга, за счет малого веса конструкции; уменьшение габаритов конструкции позволяет наложить ее на меньшие (дистальные) кости. Результат достигается за счет того, что устройство состоит из двух минификсаторов, состоящих из болта, который на конце резьбовой части имеет пропил в канал, причем, начиная с середины пропила, канал болта сужается, гаек М5 и уменьшенных шайб, две из которых имеют специальные желобоватые насечки (пазы), выполненные с возможностью жесткого крепления чрескостных спиц, а в качестве безрезьбового несущего стержня могут быть использованы спица Киршнера или спица Илизарова. В качестве чрескостных элементов используются спицы Киршнера. Наиболее подходящие кости для фиксации таким образом, по нашему мнению, это - фаланги пальцев, особенно средние фаланги, имеющие узкий костномозговой канал, не позволяющий установить интрамедуллярно пару спиц.
Полезная модель относится к области медицины, в частности, к травматологии, а именно к хирургии кисти и может быть использована для фиксации коротких трубчатых костей кисти, при переломах, остеотомиях, после удаления костной опухоли с оставшимся дефицитом костной массы. Возможны ситуации, когда хирург в качестве фиксации предпочитает наружную фиксацию, так как не имеет возможности или оборудования для погружного остеосинтеза. Например, при открытых и инфицированных переломах и других клинических ситуациях, когда есть противопоказания к выполнению накостного остеосинтеза (пластиной и винтами) или интрамедуллярного остеосинтеза (стержнями или спицами) (1, 2). Так же показанием к использованию внешней фиксации может быть наличие оскольчатых или внутрисуставных переломов, требующих использования методов дистракции при лечении.
В качестве вариантов внешней фиксации можно применить следующие: различные модификации динамической тракции (динамического вытяжения) - конструкции из спиц Киршнера. Данные методики позволяют задать удовлетворительную дистракцию, при этом имеют небольшой вес и размер, что делает их удобными для пациентов. Недостатком данных методик является недостаточная стабильность, что требует более внимательного контроля врача, иногда и дополнительной фиксации гипсом (3).
Существует множество методик с применением аппаратов внешней фиксации. Используют два основных типа аппаратов: стержневые, моноплоскостные аппараты и аппараты, состоящие из модулей колец или полуколец (по типу аппарата Илизарова). Все они обладают достаточной стабильностью. Аппараты из полуколец дают возможность устанавливать дистракцию, при этом корригируя ее плоскость во времени (4). Однако, данные аппараты субъективно весьма неудобны для пациентов, так как слишком громоздки для дистальных сегментов. Их применение на фалангах пальцев пациентов беспокоит их значительный вес и давление конструкции на мягкие ткани соседних пальцев (5, 6).
Существуют методики с применением скелетного вытяжения, однако в клинической практике они используются весьма редко, так как по всем параметрам проигрывают вышеперечисленным методам. Применительно к фиксации костей кисти данная методика доставляет наибольшие неудобства пациентам, при этом, не обладая достаточной стабильностью
Таким образом, в случаях, не требующих изменения плоскости дистракции (этапной коррекции), методом выбора являются моноплоскостные аппараты внешней фиксации (АВФ) (3) (фиг.1, 3, 5, 6). Однако, учитывая, что АВФ всегда, в той или иной степени, доставляют субъективные неудобства для пациентов, сохраняется необходимость дальнейшего совершенствования данного типа аппаратов с целью повышения их субъективного удобства.
Наиболее близким устройством по технической сущности и функциональному назначению изобретения явился моноплоскостной АВФ производства Курганского НИИТО (7) (фиг.7, 8, 9). Недостатком данного устройства, по нашему мнению, является излишний вес и размеры конструкции.
Техническим результатом является облегчение конструкции моноплоскостного АВФ при сохранении жесткости, достаточной для фиксации короткой трубчатой кости; уменьшение вероятности смещения и минимизация неудобств в использовании устройства, как для пациента, так и для хирурга, за счет малого веса конструкции; уменьшение габаритов конструкции позволяет наложить ее на меньшие (дистальные) кости.
Результат достигается за счет того, что устройство состоит из двух минификсаторов, состоящих из болта, который на конце резьбовой части имеет пропил в канал. Зазор пропила меньше, чем диаметр несущего стержня. Причем, начиная с середины пропила, канал болта сужается до диаметра меньшего, чем диаметр несущего стержня, гаек М5 и уменьшенных шайб, две из которых имеют специальные желобоватые насечки (пазы), выполненные с возможностью жесткого крепления чрескостных спиц, а в качестве безрезьбового несущего стержня могут быть использованы спица Киршнера или спица Илизарова. В качестве чрескостных элементов используются спицы Киршнера.
На фигурах изображены:
Фигуры 1-9 примеры других аппаратов внешней фиксации для костей кисти:
Фигура 2 - АВФ Андрусона - Голобородько (вид на кисти)
Фигура 3 - АВФ Андрусона - Голобородько
Фигура 4 - пример компоновки АВФ для перелома основания средней фаланги.
Фигура 5 - АВФ Acumed
Фигура 6 - АВФ Suzuki
Фигура 7 - моноплоскостной АВФ Курганского НИИ в собранном виде
Фигура 8 - схема наложения АФВ Курганского НИИ при переломе фаланги
Фигура 9 - схема компоновки минификсатора Курганского НИИ на несущем стержне.
Фигура 10 - общий вид аппарата для наружной фиксации пястных костей и фаланг пальцев кисти: 1 - минификсатор, 2 - чрескостные элементы, 3 - несущий стержень, 4 - болт минификсатора, 5 - гайка для блокирования минификсатора на несущем стержне, 6 - гайка прижимающая шайбы, 7 - шайбы с насечками, 8 - промежуточная шайба.
Фигура 11 - схема болта для минификсатора аппарата для наружной фиксации пястных костей и фаланг пальцев кисти: 4 - болт минификсатора, 9 - канал в болте, 10 - конусообразное сужение канала болта, 11 -продольный щелевой пропил, 12 - желобоватая насечка на болте, 13 - шестигранная часть болта, 14 - резьбовая часть болта.
Фигура 12 - схема минификсатора аппарата для наружной фиксации пястных костей и фаланг пальцев кисти на несущем стержне: 3 - несущий стержень, 4 - болт минификсатора, 5 - гайка для блокирования минификсатора на несущем стержне, 6 - гайка, прижимающая шайбы, 7 - шайбы с насечками, 8 - промежуточная шайба, 10 - конусообразное сужение канала болта, 11 - продольный щелевой пропил, 15 - желобоватые насечки в шайбах,
Предлагаемая конструкция выполнена из инертного металла, например, нержавеющей стали, и состоит из двух минификсаторов 1 закрепленных на безрезьбовом несущем стержне 3 посредством гайки 5 и специально выполненной конструкции болта (продольного щелевого пропила 11 в канал болта на конце резьбовой части 14 и, начиная с середины пропила, сужения 10 канала болта), удерживающих чрескостные элементы 2.
Минификсатор 1 состоит из болта 4 с диаметром резьбы М5, двух гаек 5, 6 диаметром резьбы М5, двух шайб 7, (внутренним диаметром соответствующих диаметру ножки болта 4), с желобоватыми насечками (пазами для жесткого крепления спиц 2) 15 глубиной достаточной для укладки спиц, проходящими по касательной к внутреннему диаметру, аналогично устройству Курганского НИИ (Фиг.9), одной промежуточной шайбы 8, внутренним диаметром соответствующей диаметру ножки болта М5, но без насечек.
В качестве чрескостных элементов 2 могут быть использованы спицы Киршнера (три спицы для каждого минификсатора).
В качестве несущего стержня 3 может быть использована спица Киршнера, обладающая достаточной прочностью для удержания коротких трубчатых костей, что подтверждается ее состоятельностью при интрамедуллярном остеосинтезе. При необходимости большей прочности (например на пястных или плюсневых костях), может быть использована спица Илизарова, то есть спица с большим диаметром. Тогда это потребует применения минификсатора с более широким каналом в болте минификсатора.
Болт минификсатора выполнен следующим образом (фиг.11):
По центру болта есть продольное отверстие - канал 9, внутренним диаметром соответствующий диаметру несущего стержня, например, спице Киршнера или спице Илизарова. Канал начинается от шестигранной части болта 13, а на конце резьбовой части 14 выполнен продольный щелевой пропил 11 в канал болта вдоль оси болта. Зазор пропила имеет размер меньший, чем диаметр несущего стержня. Длиной приблизительно в две высоты гайки М5. Начиная с середины продольного щелевого пропила 11, канал конусообразно сужается 10 до диаметра меньшего, чем диаметр несущего стержня. На шестигранной части 13 болта на внутренней стороне (со стороны резьбы) выполнена желобоватая насечка 12 (паз для фиксации спицы Киршнера), проходящая по касательной по отношению к резьбовой части болта.
Проводят чрескостные элементы: по 3 спицы в каждый отломок. Спицы, расположенные в одном отломке, должны располагаться под углом друг к другу.
Репозицию выполняют обычным для каждой локализации способом.
Преимуществом для пациента данного устройства является его легкость и удобство, а для хирурга - техника монтажа и операции.
Данное устройство подходит для фиксации коротких трубчатых костей кисти: пястных костей (в том числе первой пястной кости), и фаланг пальцев (кроме ногтевых фаланг). Наиболее подходящие кости для фиксации таким образом, по нашему мнению, это средние фаланги, имеющие малые размеры и узкий костномозговой канал, создающие технические трудности наложения других АВФ и не позволяющие установить интрамедуллярно пару спиц.
Достаточность жесткости несущего стержня в виде спицы Киршнера или спицы Илизарова подтверждается тем фактом, что при выполнении интрамедуллярного остеосинтеза пястной кости или фаланг пальцев спицей Киршнера, (при этом она испытывает аналогичную нагрузку) отмечается консолидация, а в нашей клинической практике и доступной литературе мы не отмечали случаев деформации или разрушения спиц.
Клинический пример: для уточнения состоятельности аппарата, данный АВФ был наложен в экспериментальной лаборатории на плечевую кость кролика после выполнения остеотомии. Для эксперимента был использован кролик породы Шиншилла, самец 2,5 кг, задействованный в экспериментальной работе по изучению репаративного остеогенеза, которому в ходе эксперимента потребовалась фиксация остеотомированной кости, при этом зона перелома не должна была затрагиваться фиксаторами, чтобы не влиять на гистологическую картину. Операция проводилась в соответствии с правилами гуманного отношения с животными.
Под внутривенным наркозом после остеотомии были проведены по 3 спицы в отломки и зажаты в минификсаторы. Проведена репозиция и закрепление минификсаторов на спице Киршнера. При клинической пробе достигнута стабильная фиксация кости: при пассивных движениях конечностью кролика - подвижности между отломками не наблюдалось. Сращение проходило в нормальные сроки: по данным гистологического исследования к трем неделям отмечено наличие костной мозоли.
Список использованной литературы
1. Аппарат для наружной фиксации пястных костей и фаланг пальцев кисти, состоящий из несущего стержня и двух минификсаторов, отличающийся тем, что болт минификсатора на конце резьбовой части имеет пропил в канал, причем, начиная с середины пропила, канал болта сужается, а несущий стержень выполнен безрезьбовым.
2. Аппарат по п.1, отличающийся тем, что в качестве безрезьбового несущего стержня могут быть использованы спица Киршнера или спица Илизарова.
Аппарат сузуки при переломах пальцев схема
В лечении переломов должны быть выполнены 2 основных момента – репозиция (сопоставление костных отломков в правильном положении) и последующая фиксация отломков на весь период сращения.
Самым древним методом лечения переломов, не утратившим актуальности и по сей день, является консервативное лечение – ручная репозиция перелома с последующей иммобилизацией (обездвиживанием) в повязках из твердых материалов (чаще всего из гипса). В нашей клинике вместо гипса используются повязки из твердых полимерных материалов (скотч-каст, софт-каст). Эти повязки лишены минусов гипса: они легкие, не боятся влаги и являются более функциональными.
Но зачастую более надежным и удобным для пациента методом лечения перелома является проведение операции остеосинтеза.
Остеосинтез (osteosynthesis; греч. osteon кость + synthesis соединение) — соединение отломков костей. Цель остеосинтеза — обеспечение прочной фиксации сопоставленных отломков до полного их сращения.
Различают два основных вида остеосинтеза
1) Внутренний (погружной) остеосинтез – это метод лечения переломов при помощи различных имплантатов, которые фиксируют костные отломки внутри тела пациента. Имплантанты представляют собой штифты, пластины, винты, спицы, проволоку. Изготавливаются имплантаты из металла, устойчивого к окислению в условиях внутренней среды организма (нержавеющая сталь, сплавы титана, молибденхромоникелевые сплавы. Поверхность костных имплантатов может быть гладкой, отполированной или иметь специальные поры для возможности врастания в ткани организма.
2) Наружный (чрескостный) остеосинтез, когда костные отломки соединяют с помощью дистракционно-компрессионных аппаратов внешней фиксации (самым распространенным из которых является аппарат Илизарова).
Абсолютными показаниями к остеосинтезу являются переломы, которые без оперативного скрепления отломков не срастаются, например переломы локтевого отростка и надколенники с расхождением отломков, некоторые типы переломов шейки бедренной кости; переломы, при которых существует опасность перфорации костным отломком кожи, т.е. превращение закрытого перелома в открытый; переломы, сопровождающиеся интерпозицией мягких тканей между отломками или осложненные повреждением магистрального сосуда или нерва.
Относительными показаниями служат невозможность закрытой репозиции отломков, вторичное смещение отломков при консервативном лечении, замедленно срастающиеся и несросшиеся переломы, ложные суставы.
Противопоказаниями к погружному остеосинтезу являются открытые переломы костей конечностей с большой зоной повреждения или загрязнением мягких тканей, местный или общий инфекционный процесс, общее тяжелое состояние, тяжелые сопутствующие заболевания внутренних органов, выраженный остеопороз, декомпенсированная сосудистая недостаточность конечностей.
В зависимости от прочности соединения отломков различают стабильный остеосинтез, если нет необходимости в дополнительной фиксации, и нестабильный остеосинтез, если после соединения отломков между ними сохраняется подвижность и требуется дополнительная внешняя фиксация, например гипсовой повязкой. Стабильный остеосинтез способствует более полному сохранению функции суставов поврежденной конечности и дает возможность рано начинать функциональное лечение. Большое значение имеет прочность самого фиксатора, т.к. до консолидации отломков он принимает нагрузку на себя. В тех случаях, когда фиксатор не обладает достаточной прочностью, пластичностью и другими механическими свойствами, под влиянием нагрузки он деформируется или ломается.
Наиболее удобен для пациента стабильный внутренний остеосинтез, как причиняющий минимум неудобств и наиболее функциональный.
Остеосинтез при помощи штифтов (стержней)
Такой вид оперативного лечения называется еще внутрикостным или интрамедуллярным. Штифты при этом вводят во внутреннюю полость кости (костномозговую полость) длинных трубчатых костей, а именно их длинной части - диафизов. Он обеспечивает прочную фиксацию отломков.
Внутрикостный остеосинтез выполняют открытым, закрытым и полуоткрытым методом.
При открытом интрамедуллярном остеосинтезе производят открытую репозицию отломков и внутрикостно вводят штифт.
При закрытом интрамедуллярном остеосинтезе репонируют отломки кости, а затем под рентгенотелевизионным контролем, не обнажая область перелома, через отверстие в проксимальном или дистальном отломке в костномозговой канал вводят штифт.
При полуоткрытом интрамедуллярном остеосинтезе фиксатор также вводят вне зоны перелома, но в связи с тем, что полностью закрытая репозиция невозможна из-за оскольчатого характера перелома или интерпозиции мягких тканей, над областью перелома делают небольшой разрез и репонируют отломки.
Преимуществом интрамедуллярного остеосинтеза штифтами считаются его минимальная травматичность и возможность нагружать сломанную конечность уже через несколько дней после оперативного лечения. Используются штифты без блокирования, которые представляют собой округлые стержни. Их вводят в костномозговую полость и заклинивают там. Такая методика возможна при поперечных переломах бедренной, большеберцовой и плечевой костей, которые имеют костномозговую полость достаточно большого диаметра. При необходимости более прочной фиксации отломков применяется рассверливание спинномозговой полости при помощи специальных сверл. Просверленный спинномозговой канал должен быть на 1 мм уже диаметра штифта, для его прочного заклинивания.
Для увеличения прочности фиксации применяются специальные штифты с блокированием, которые снабжены отверстиями на верхнем и нижнем конце. Через эти отверстия вводят винты, которые проходят через кость. Данный вид остеосинтеза называют блокированный интрамедуллярный остеосинтез (БИОС). На сегодняшний день существует множество различных вариантов штифтов для каждой длинной трубчатой кости (бедренная, большеберцовая, плечевая, лучевая, локтевая, малоберцовая), существуют штифты для остеосинтеза определенных отделов костей (например, для проксимального и для дистального отделов бедренной кости).




С помощью блокирующих винтов достигают прочной фиксации штифта в участках кости выше и ниже перелома. Зафиксированные отломки не смогут смещаться по длине, или поворачиваться вокруг своей оси. Такие штифты могут использоваться и при переломах вблизи концевого участка трубчатых костей и даже при оскольчатых переломах. Для этих случаев изготавливаются штифты специальной конструкции. Кроме этого штифты с блокированием могут быть уже костномозгового канала кости, что не требует рассверливания костномозгового канала и способствует сохранению внутрикостного кровообращения.


В большинстве случаев блокированный интрамедуллярный остеосинтез (БИОС) настолько стабилен, что пациентам разрешается дозированная нагрузка на поврежденную конечность уже на следующие сутки после операции. Более того, такая нагрузка стимулирует формирование костной мозоли и сращение перелома.
БИОС является методом выбора при переломах диафизов длинных трубчатых костей, особенно бедра и большеберцовой кости, так как с одной стороны в наименьшей степени нарушает кровоснабжение кости, а с другой стороны оптимально принимает осевую нагрузку и позволяет сократить сроки использования трости и костылей.
Накостный остеосинтез пластинами
Накостный остеосинтез выполняют с помощью пластинок различной длины, ширины, формы и толщины, в которых сделаны отверстия. Через отверстия пластину соединяют с костью при помощи винтов. Для накостного остеосинтеза используют также проволоку (обвивные проволочные швы) и другие фиксаторы.



Последним достижением в области накостного остеосинтеза являются пластины с угловой стабильностью (LCP). Помимо резьбы на винте, с помощью которой он вкручивается в кость и фиксируется в ней, есть резьба в отверстиях пластины и в головке винта, за счет чего шляпка каждого винта прочно фиксируется в пластине. Такой способ фиксации винтов в пластине значительно увеличивает стабильность остеосинтеза.


Созданы пластины с угловой стабильностью для каждого из сегментов всех длинных трубчатых костей, имеющие форму, соответствующую форме и поверхности сегмента.


Пластины для проксимального и дистального отделов плечевой кости
Накостный остеосинтез позволяет провести открытую репозицию и идеально точное сопоставление отломков (непосредственно под контролем зрения в момент операции). Поэтому он является методом выбора при остеосинтезе внутрисуставных и околосуставных переломов, так как необходимо восстановить анатомию суставных поверхностей чтобы не возникло механических препятствий движению в суставе.
Чрескостный остеосинтез аппаратами внешней фиксации
Особое место занимает наружный чрескостный остеосинтез, который выполняется с помощью дистракционно-компрессионных аппаратов. Этот метод остеосинтеза применяется чаще всего без обнажения зоны перелома и дает возможность произвести репозицию и стабильную фиксацию отломков. Суть метода заключается в проведении через кость спиц или стержней, которые фиксируются над поверхностью кожи в аппарате внешней фиксации. Существуют различные виды аппаратов (монолатеральные, билатеральные, секторные, полуциркулярные, циркулярные и комбинированные).

В России традиционно используется аппарат Илизарова как наиболее функциональный, удобный и надежный аппарат внешней фиксации. Г.А. Илизаров первым изобрел аппарат, в котором перекрещенные спицы, проведенные через костные отломки, закреплялись в натянутом состоянии к кольцевым опорам. При этом аппарат находится вне тела пациента.
Метод чрескостного остеосинтеза позволяет:
- проводить внеочаговую фиксацию перелома (спицы проходят выше и ниже уровня перелома, оставляя зону перелома и мягких тканей над ним интактной), что
- позволяет выполнить остеосинтез в тех случаях, когда внутренняя фиксация противопоказана: открытые переломы, инфицированные переломы, раневая инфекция, остеомиелит и т.п.
- проводить коррекцию положения отломков в процессе лечения, этапную репозицию
- воздействовать на костную мозоль путем дистракции и компрессии, проводить стимуляцию костного сращения
- удлинять конечность за счет формирования дистракционного регенерата (на этом основан метод увеличения роста с помощью чрескостного остеосинтеза)
- фиксировать наиболее сложные переломы (многооскольчатые, раздробленные и т.п.)
В настоящее время показания для применения аппарата Илизарова сокращены в пользу внутренней фиксации переломов как более удобного для пациента метода лечения. Показаниями для чрескостного остеосинтеза являются открытые, инфицированные, сложные многооскольчатые переломы.
В нашей клинике проводится:
• стабильный остеосинтез (интрамедуллярный, накостный, чрескостный) длинных трубчатый костей – плеча, предплечья, бедра, голени
• стабильный остеосинтез внутрисуставных переломов (плечевой, локтевой, лучезапястный, тазобедренный, коленный, голеностопный суставы)
• остеосинтез костей кисти и стопы
• консервативное лечение переломов
• послеоперационное наблюдение, восстановительное лечение и реабилитация после травм опорно-двигательного аппарата
Читайте также:


